당뇨환자에 미치는 고려인삼의 효능에 대해 설명하기에 앞서 우선 당뇨병에 대해 알아두어야 할 몇 가지 중요한 사항들에 대해 언급하고자 한다. 식물은 물과 이산화탄소를 각 6분자씩 가지고 광합성이라는 과정을 거쳐 포도당 덩어리인 전분을 만들어낸다.
한편 사람을 비롯한 동물은 식물이 만들어 놓은 전분을 섭취하여 포도당으로 분해한 다음 대사과정을 거쳐 ATP(adenosine triphosphate)라는 고에너지화합물을 만들게 되며 이 과정에서 포도당은 분해돼 물과 이산화탄소로 되돌아가기 때문에 결국 자연계에서 물, 이산화탄소, 포도당은 계속해 재순환되고 있다.
즉 우리 인간은 포도당 덩어리인 전분을 섭취해 포도당으로 분해한 다음 인슐린의 도움을 받아 세포내로 포도당을 끌어들이고 나아가 해당작용(glycolysis)이라는 혐기적 호흡과정(anaerobic respiration)을 거쳐 포도당을 두 분자의 피루브산(pyruvate)으로 분해한다.
피루브산은 다시 호기적 호흡과정(aerobic respiration)인 삼카복실산 회로(tricarbolylic acid cycle·TCA cycle)를 거치면서 다량의 ATP를 생산하고 이 두 경로를 거치면서 포도당은 결국 이산화탄소 6분자와 물 6분자로 되돌아간다.
이러한 일련의 과정을 제대로 수행하기 위해서 포도당은 반드시 인슐린의 도움을 받아야만 세포 내부로 들어가기 용이하게 된다.
그러나 만약 인슐린의 절대량이 부족하거나 세포가 인슐린에 민감하게 반응하지 못하면 포도당은 세포내부로 충분히 유입되지 못하고 결국 콩팥을 거쳐 오줌으로 배설되게 되는 것이다. 이처럼 오줌에 포도당이 과량 함유돼 있는 병적 상태를 우리는 당뇨병이라 한다.
당뇨병 환자의 경우 탄수화물은 물론 단백질 및 지방 대사에도 문제가 생기게 된다. 당뇨병을 가진 사람은 에너지원의 저장에 꼭 필요한 호르몬이며 췌장의 베타-세포에서 분비되는 인슐린이 충분히 분비되지 않거나 분비된다 하더라도 세포가 인슐린에 민감하게 반응하지 못하는 체질을 가지고 있다.
우리 몸에서 호기성 호흡과정을 거쳐 많은 에너지원인 ATP를 생산하는 기관은 미토콘드리아(mitochondrial)로, 미토콘드리아 유전자에 문제가 생기면 에너지 대사에 문제가 발생하게 됨과 동시에 당뇨병에 걸리게 되는 것이다.
미토콘드리아는 100% 어머니로부터 물려받기 때문에 미토콘드리아l DNA 결함에 기인되는 당뇨는 전적으로 모계에서 물려받게 된다. 이러한 사실로 인해 우리는 당뇨병이 아버지보다는 어머니로부터 유전적 영향을 더 많이 받게 된다는 사실을 알 수 있다.
당뇨병의 가장 무서운 적은 합병증이며 대표적인 합병증으로는 말초혈액순환장애, 망막병증과 신병증이 있다. 당뇨병 환자의 3대 관리지표는 혈압(130/80), LDL-콜레스테롤(100mg/dl 이하) 및 혈당(공복시 70~100mg/dl)이다.
또한 고혈당에 장시간(3개월 이상) 노출되면 증가하는 당화혈색소인 헤모글로빈 A1c는 6.5% 미만을 유지해야 한다. 그러나 아무리 약물로 관리를 한다고 하더라도 중증인 경우는 말초순환에 심각한 장애가 발생해 발가락 끝에 조직 괴사가 일어나 절단을 해야 하는 예가 종종 발생한다.
건강보험정책연구원의 발표에 의하면 국내 당뇨병 환자99의 수는 2010년 현재 201만 5,180명이다. 이는 2006년 대비 23.9% 증가한 숫자이며 연평균 5.5%씩 증가하는 추세이다. 또한 당뇨병성 합병증 환자의 비율은 매년 10%씩 증가한다고 하니 절대 가볍게 생각해서는 안 될 것이다.
특히 40~50대의 경우 말초순환장애와 망막병증과 같은 당뇨병성 합병증의 발생비율이 매우 높은 것으로 나타났으며, 2010년 당뇨병 환자의 총 의료비 지출은 1조 2,935억 원으로 연평균 무려 12.4%나 증가하는 것으로 나타났다.
한편 2000년 미국에서는 18세 이상의 성인 남성 630만 명, 여성 870만 명이 당뇨 진단을 받았다. 이는 10년 만에 2.4% 증가(1990년 4.9%에서 2000년 7.3%)한 통계치다. 실제로 진단을 받지 않은 사람까지 감안한다면 이는 미국 성인의 10%가 당뇨병에 걸렸다는 사실을 의미한다.
또한 아직 당뇨라고 진단을 받지는 않았으나 내당성을 가진 대사 증후군(식사 2시간 후 혈당이 140~199mg/dl) 환자가 2,000만 명, 공복 시 혈당 손상자(110~125 mg/dl)가 1,300~1,400만 명에 이른다고 한다.
이러한 그룹에 속하는 사람들의 경우 전당뇨군이라 하며 생활습관과 식이요법으로 조절하지 않으면 제2형 당뇨는 물론 심혈관 질환에도 노출될 위험이 매우 높다.
인슐린의 역할
인슐린은 70년 전에 발견됐으며 탄수화물, 지방 및 단백질에 대한 역할은 잘 알려져 있으나 분자 수준에서의 역할은 아직 충분히 밝혀지지 않았다(그림 1).
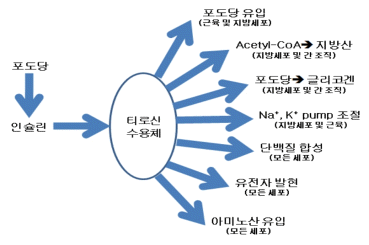
인슐린은 세포벽에 있는 수용체(receptor)와 결합하고 그 다음에는 이들 결합체가 인슐린의 작용에 필수적이고 세포벽에 결합돼 있는 티로신 인산화효소(tyrosine kinase)를 자극한다.
이렇게 자극받은 티로신 인산화효소는 포도당, 단백질 및 전해질 대사를 조절하며 효소의 작용을 촉진 혹은 억제한다.
인슐린이 인산화 시키는 것으로 알려진 효소로는 raf-1 kinase, MAP(mitogen-activated protein) kinase, S6 kinase 및 protein phosphatase-1이 있다.
이 결과로 인해 대사 조절에 관여하는 효소(pyruvate dehydrogenase, acetyl-CoA carboxylase, glycogen synthase) 활성은 증가하는 반면 triacylglycerol lipase, phosphorylase kinase 및 glycogen phosphorylase 효소활성은 억제된다.
따라서 만약 인슐린 수용체가 돌연변이를 일으키면 이로 말미암아 인슐린 수용체가 세포막에 제대로 결합하지 못하게 되고 이는 결국 수용체와 인슐린과의 친화력이 감소됨과 동시에 티로신 인산화 효소활성의 결함 및 인슐린 수용체 분해 증가로 귀결된다. 인슐린은 췌장에 있는 랑겔한스 섬의 베타세포에서 생산된다.
그러면 왜 당뇨에 걸리는지에 대해 알아보기로 하자. 우선 췌장이 손상돼 베타세포에서 충분한 양의 인슐린을 생산하지 못했을 경우 포도당의 대사가 원활하지 못하게 되어 당뇨병에 걸리게 된다.
이러한 당뇨병을 우리는 인슐린-의존성 당뇨병(insulin-dependent diabetes mellitosis·IDDM) 혹은 제1형 당뇨(type-1 diabetes mellitosis)라 한다. 제1형 당뇨의 경우 대개 젊은 나이에 발병하여 결혼 전이나, 자식을 낳기 전에 사망에 이르므로 수적으로는 많지 않다.
한편 인슐린이 충분히 분비됨에도 불구하고 인슐린이 제대로 작용하지 못해 포도당이 세포내로 들어가지 못하게 되는 경우를 우리는 인슐린 비의존성 당뇨병(insulin-independent diabetes mellitosis·IDDM) 혹은 제2형 당뇨병(type-2 diabetes mellitosis)라 한다.
제2형 당뇨의 경우 대개 40대 이후에 발생해 계속 유전되기 때문에 당뇨병 환자의 약 90~95%가 여기에 속한다.
[저작권자ⓒ 이미디어. 무단전재-재배포 금지]











































